진료지침 신규개발
Home > 진료지침의 개발과 평가 방법 > 진료지침 신규개발
- 진료지침 신규개발
- 1. 진료지침 개발의 개요
- 2. 진료지침의 개발과정
- 3. 진료지침의 범위와
목적 설정 - 4. 진료지침의 개발과정과 팀 구성
- 5. 핵심질문 만들기
- 6. 근거의 검색
- 7. 문헌의 질평가
- 8. 결과값 자료 추출
- 9. 권고안 작성
- 10. 합의안 도출
- 11. 진료지침의 수용 개발
- 12. 내·외부 검토와 승인
- 13. 진료지침의 적용 및
보급 확산 - 14. 진료지침의 윤리적,
법적인 측면
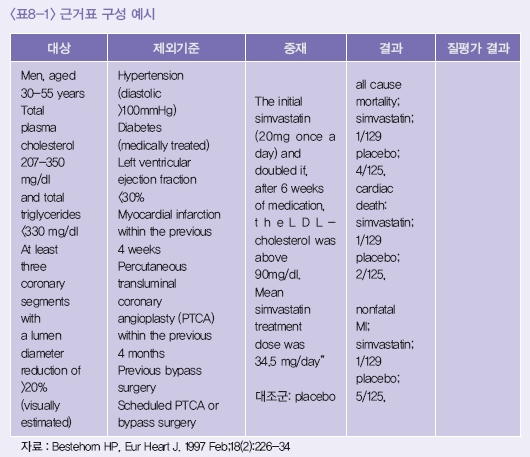
핵심질문에 대한 적절한 문헌으로 선정된 일차 연구문헌을 찾은 후 해당 각 연구에 대해 비평적 평가를 수행하면서 필요한 결과값을 추출할 필요가 있다. 정량적으로 메타분석을 하든, 연구의 양이 적거나 heterogeneity가 있어 정량적 접근보다는 기술적인 해석이 필요하든, 결과 값을 추출해서 핵심질문에 대한 현존하는 근거의 양과 이에 대한 이해 및 해석이 필요하게 된다. 체계적 문헌 고찰 과정에서는 근거 표를 작성하여, 필요한 각종 데이터를 추출하고 정리하도록 하고 있다. 단순한 근거표의 구성을 예로 들면 다음과 같다<표8-1>.
데이터의 종류들을 예시하면 생존과 사망, 심혈관 질환이 발생했는가 아닌가와 같은 이분형 데이터(dichotomous data), 키나 체중과 같은 연속형 데이터(continuous data), 약간,보통, 심함과 같은 순서가 있는 범주형 자료 또는 심부전증의 중등도를 나타내는 NYHA classification 1, 2, 3, 4와 같은 서수형 데이터(ordinal data), 한사람에게도 여러 번 발생하거나 여러 개가 생길 수 있는 계수(count) 및 율(rate)이 있으며 어떤 사건이 일어나는데 걸리는 시간을 분석하는 사건 대 시간 데이터(Time-to-event data)가 있다. 효과의 크기에 대한 평가는 대개의 경우 이분형이나 연속형 데이터 형태로 분석해왔으며 서수형 데이터는 이분형 데이터로 전환하거나 서수의 규모가 큰 경우 연속형 데이터로 분석할 수 있고 계수, 율 및 사건대 시간의 데이터도 이분형 데이터화 하여 분석할 수 있다.
- 이분형 데이터의 분석
-
이분형 데이터는 2X2 표를 만들 수 있으며 이에 따라 다음과 같은 효과측정 방법들을 사용할 수 있다.
<효과측정 방법 예시>relative risk(RR), absolute risk reduction(ARR), relative risk reduction(RRR), number needed to treat(NNT), odds ratio(OR)
-
위험도 (RISK)
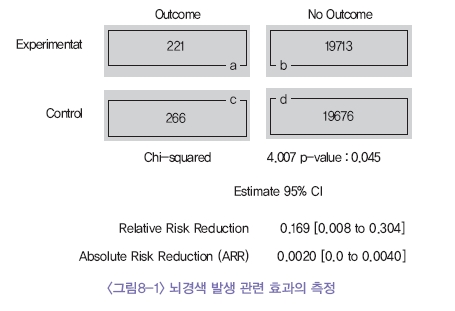
전향적 대조군 임상 시험에서, control군에 어떤 일이 발생한 율을 x, 보고자 하는 치료적 개입을 한 집단에서 어떤 일이 발생한 율을 y라고 한다면 x=c/(c+d), y=a/(a+b)가 되며 RR=y/x, ARR= x-y, RRR= (x-y)/x가 된다. 예를 들어 저용량 아스피린이여성에서 주요 심혈관질환 예방 효과가 있는지 보기위한 무작위대조군 임상시험 연구를 보면 저용량 아스피린 치료를 한 경우(n=19,934) 뇌경색 발생이 221명에서 있었고 수혈을 요하는 위장관출혈 발생은 127명이었다. 위약군에서는(n=19,942) 뇌경색 발생이 266명이 있었고 수혈을 요하는 위장관 출혈발생은 91명이었다. 이러한 자료를 분석하면 RR은 0.83, ARR은 0.002, RRR은 0.17 (95%CI; -0.008, 0.04)이 된다. 이상의 결과를 말로 표현한다면, 대조군에 비해 보고자 하는 치료는 관찰한 결과와 비교하여 상대적 발생 위험(RR)이 83%이며, 대조군에 비해 보고자 하는 치료를 시행한 경우 관찰한 결과에 비해 위험이 0.2%줄었다 라고 말할 수 있다. 또한 RRR에 대해서는 대조군에 비해 치료군에서 위험이 17%만큼 줄었다고 말할 수 있다. RRR의 경우 치료하지 않은 것에 비해 치료함으로써 어떤 위험을 ~%줄였다라는 개념으로 쉽게 이해될 수 있으므로 RRR값을 흔히 사용하게 된다.
<그림8-1>과 같이 캐나다 토론토 대학교 의학부에서 운영하는 CEBM (Center for Evidence based Medicine)에서는 자동으로 계산할 수 있는 계산기를 제공하고 있다 이를 사용하면 복잡한 식을 거치지 않더라도 confidence interval 을 구할 수 있다.
-
Number Needed to Treat(NNT)와 치료의 의사결정
어떤 치료가 뇌경색의 발생 위험을 17%줄였다는 것의 임상적 의미를 구체화하기 위해 몇 가지 개념을 도입하면 판단에 도움이 된다. 그 중 한 가지가 최소한 1명에서 치료효과를 얻고자 하려면 몇 명을 치료해야 하는가 라는 개념으로 number Needed to Treat (NNT)라고 한다. NNT는 ARR의 역수로 구할 수 있다. 또한 치료법 자체가 원하지 않는 부작용을 초래 할 수도 있으므로 치료의 이득 대비 해로움의 개념을 같이 비교하는 것도 판단에 도움을 준다. 상기의 예를 보면 NNT=1/ARR = 500이 된다. 즉 500명을 치료할 때 한명이 뇌경색을 피할 수 있게 된다는 의미이다. 치료적 개입이 아무런 부작용을 동반하지 않는 경우는 드물기 때문에 치료에 따른 이익과 위해를 비교해 보아 이득이 위해를 상회하는 지 판단할 필요가 있다. 수혈을 요하는 위장관 출혈의 발생율에 따른 비교를 해보면 <그림8-2>와 같이 의미 있는 위험의 증가를 보인다. 몇 명을 치료할 때 위해가 최소한 한명에서 나타나는가의 개념을 NNH(number needed to harm)로 표현하는데 이는 위해를 경험하는데 있어 필요로 하는 최소한의 치료자 수라는 혼동된 개념을 부여할 수 있음으로 이름을 바꾸어야 한다는 주장이 있으나 현재 많이 사용되어 오고 있어 일단 여기서는 이 용어로 기술하도록 한다.
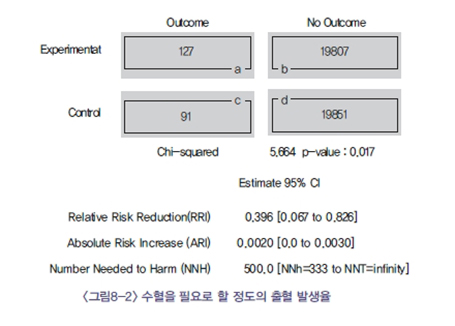
수혈을 할 정도의 위해의 증가가 NNH 500일 경우 500명을 치료할 때 한명 정도에서 수혈을 필요로 하는 위장관 출혈을 일으킬 수 있음을 의미하므로 뇌경색 예방을 위한 치료와 그에 따른 부작용을 놓고 경중을 따져 치료로 도입할 것인지 고려할 필요가 있다. 때로는 간단하게 NNT/NNH의 비를 가지고 판단하기도 하나 이득과 해의 가치가 다를수 있으므로 단순 비의 수자를 해석하는데 주의를 요한다.
-
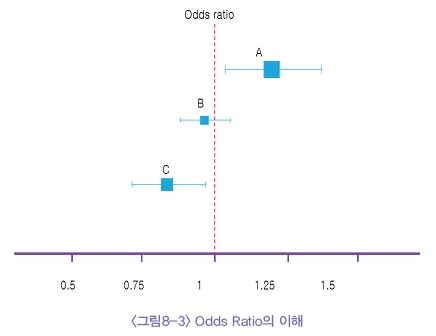
odds ratio에 대한 이해
치료의 효과를 판정할 때 odds ratio를 사용할 수 있다. odd는 관심을 갖고 있는 어떤 일이 있는 경우(발생할 경우)와 없는 경우(일어나지 않은 경우)의 비율이 된다. 어떤 특정 요인이 있는 경우의 odd와 그런 요인이 없는 경우의 odd의 비를 odds ratio라고 하며 OR=(a/b)/(c/d)= ad/bc과 같은 식이 성립된다. 따라서 odds ratio의 예측치와 신뢰 구간이 1을 포함하지 않는다면 어떤 요인과 그 결과 간에 유의한 관계가 있을 것이라고 말해줄 수 있다<그림8-3>. RR이나 RRR값과 달리 정확하게 의미를 표현하기에 어려움이 있지만 수학적으로 다루기가 용이하여 많이 사용되고 있고 관찰적 연구와 실험적 연구에서 공히 사용할 수 있다.
-
위험도 (RISK)
- 연속형 변수
- 키나 체중과 같은 연속형 변수들로 표현되는 결과 값들은 평균이나 중앙값과 표준편차로 측정되고 메타분석을 위해서는 평균차이(mean difference)나 표준화 평균차이 (standardized mean difference)가 사용된다. 평균차이는 치료군과 대조군 각각의 평균값 사이의 절대차를 계산한 것이고 포함되는 여러 연구들의 측정 척도가 같을 경우 평균차이 값과 표준편차 값을 사용하여 메타 분석을 수행할 수 있다. 포함된 여러 연구들 간에 척도가 다른 경우 연속형 변수로 간주하고 분석할 경우 결과 값의 평균의 차이를 표준편차로 나눈 표준화 평균차이를 사용할 수 있다.
- 결과의 적용
-
연구 결과를 우리의 관심대상이 되는 환자(혹은 환자 군)에 적용할 수 있는가 하는 문제를 생각해 보아야 한다. 치료의 결과를 보는데 있어서 무작위대조군 임상시험이 황금표준으로써 인정받고 있지만 이러한 임상시험은 그 설계상 다소 실험적인 설정을 하게 된다. 치료의 효과에 대한 검증을 위해 비교적 단순한 환자군 설정을 하도록 포함, 배제 기준을 적용하게 되며 따라서 그 결과는 실험적 상황에서의 효과일 수 있다. 하지만 그 치료가 그러한 제한된 상황에서만 쓰이는 것은 아니므로 결과의 적용에 대하여 고려해야 한다.
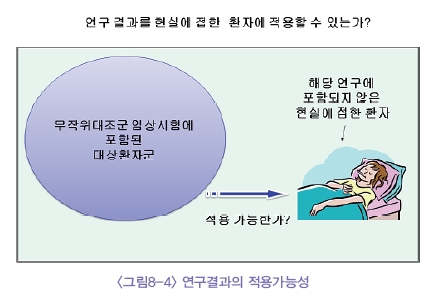
이러한 일들은 특히 일반적으로 임상 시험을 하기 힘든 영유아, 산모, 해당 질환을 앓고 있는 중증의 환자들이나 복잡한 경우, 합병증을 많이 갖고 있는 환자들, 희귀 질환, 인종적차이 등에 대해 고려하게 된다. 만약 우리가 대하고 있는 대상이 해당 임상시험군에 포함되어있지 않다면 그 결과를 해당 환자에게 적용할 수 없는 강한 이유가 없다는 전제하에서는 일반적으로 적용하는 것에 무리가 없다. 그러나 예를 들어 인종간의 차이가 있는 약제의 경우 우리나라에서의 임상시험결과가 없을 경우 적극적인 결정을 내리는데 어려움을 갖게 될것이다.
- 결과가 적절한 지표인가
- 전향적 임상 연구들을 통한 결과를 측정할 때 그 결과 지표가 적절한 것인가에 대한 판단이 필요하다. 임상연구에서 궁극적인 건강결과인 생존율이나 삶의 질과 연관된 지표를 얻는 데에는 장시간이 요하므로 대게 대리지표(surrogate marker)를 측정하여 효과를 주장하게 되는 경우가 많은데 대리지표가 궁극적인 건강결과와 얼마나 긴밀한 연관이 있는지를 판단해야 한다. 대리지표가 질병의 병태 생리가 진행되는 것을 민감하게 반영하지 못할 수 도 있고, 또한 이러한 과정을 반영한다고 해도 치료법에 의해 다른 경로로 부작용을 일으킬 수 있는 것이기 때문에 이런 점을 면밀히 고려해야 한다. 실제로 급성 심근 경색증 이후 부정맥이 사망률을 높이므로 실제 일부 부정맥을 감소시키는 약제들이 사용되었었으나 임상시험결과 사망률을 높이는 것으로 판명되어 심근 경색 후 부정맥 치료로써 이 약제들은 더이상 사용되지 않게 되었다.















